Endometrioza apare cu o frecvență ridicată, deși mecanismul formării sale nu a fost încă stabilit. Prin urmare, tratarea endometriozei doar ameliorează efectele acesteia. Ce este mai exact endometrioza? Citiți-l sau ascultați-l.
Endometrioza (endometrioza externă) este o boală cronică în care celulele endometriale se găsesc în afara locației lor adecvate - adică în interiorul uterului. Focarele de endometrioză sunt localizate cel mai adesea în organele de reproducere ale unei femei, precum și în alte organe din apropiere - vezica urinară, intestinul gros sau peritoneul. În cazuri rare, celulele endometriale pot ajunge chiar în locuri foarte îndepărtate, cum ar fi în diafragmă, piele sau plămâni.
Cuprins
- Cauzele endometriozei
- Tipuri de endometrioză; etapele bolii
- Simptomele endometriozei
- Diagnosticul endometriozei
- Tratamentul endometriozei
- tratament farmacologic
- interventie chirurgicala
Pentru a vizualiza acest videoclip, activați JavaScript și luați în considerare actualizarea la un browser web care acceptă videoclipuri
Cauzele endometriozei
Conceptul modern al cauzelor endometriozei combină mai multe teorii diferite care au apărut ca rezultat al multor ani de cercetare asupra acestei boli.
Acum se crede că factorii genetici, imuni, hormonali și de mediu sunt la baza bolii. Predispoziția individuală la dezvoltarea bolii este influențată de diferite mecanisme care determină mișcarea celulelor endometriale sau formarea lor în locații incorecte.
Cele mai importante concepte din spatele dezvoltării endometriozei includ:
-
teoriile mișcării celulelor endometriale
Una dintre teoriile de bază și cele mai vechi care explică formarea endometriozei este teoria menstruației retrograde. Potrivit acestuia, se crede că în timpul menstruației, pe lângă îndepărtarea corectă a endometrului exfoliat din corpul femeii, există și așa-numitul menstruație retrogradă. Acesta este fenomenul mișcării sângelui menstrual împreună cu celulele endometriale prin trompele uterine către peritoneu.
Celulele endometriale își păstrează capacitatea de a supraviețui în noul loc, apoi se înmulțesc și formează astfel focare endometriotice.
Deși teoria pare logică, cu siguranță nu este o explicație completă a întregului fenomen. Se estimează că menstruația retrogradă afectează până la 90% dintre femeile care au menstruație. Probabil factori suplimentari determină ca unii dintre ei să dezvolte endometrioză pe acest mediu (frecvența bolii este estimată la aproximativ 10% din populație).
Relația dintre endometrioză și stagnarea sângelui menstrual este confirmată de observarea unei incidențe crescute a bolii la pacienții cu tulburări de ieșire (de exemplu, ca urmare a anomaliilor congenitale ale organelor de reproducere).
Femeile cu cicluri menstruale scurte (care fac menstruația mai frecventă) prezintă, de asemenea, un risc mai mare de endometrioză.
Există, de asemenea, teorii despre posibila răspândire a celulelor endometriale de către sânge sau limfă, ceea ce ar putea explica formarea focarelor endometriotice în locații mai îndepărtate.
Chirurgia poate fi o altă cauză a deplasării celulelor endometriale. Un exemplu tipic al unui astfel de transfer endometrial „mecanic” este endometrioza cicatricială cezariană.
-
teoria formării celulelor endometriale
În plus față de proliferarea celulară prin menstruația retrogradă, este de asemenea posibil ca celulele endometriale să se formeze spontan în diferite locații. Poate avea loc în așa-numitul metaplazie, adică transformarea unui tip de celulă în altul. Un alt mecanism propus este formarea focarelor endometriale din celulele stem care păstrează capacitatea de a se transforma în orice tip de țesut.
-
teoria imunologică
Unul dintre mecanismele probabile care cresc riscul de endometrioză din sângele menstrual rezidual este o perturbare a sistemului imunitar. Într-un organism care funcționează corect, resturile de sânge lunar ar trebui „curățate” de către celulele sistemului imunitar. Deficiența activității lor poate crește riscul ca celulele endometriale să supraviețuiască într-o locație greșită.
-
teoria genetică
Până în prezent, nu a fost identificată nicio genă responsabilă de dezvoltarea endometriozei. Este mai probabil ca variantele mai multor gene diferite să aibă un impact. Deși constatările de aici sunt vagi, implicarea factorilor genetici a fost confirmată în studii pe gemeni identici. Apariția endometriozei la rude apropiate (mame, surori) este asociată cu un risc crescut de a dezvolta boala.
-
teoria mediului
Factorii de mediu pot juca un rol suplimentar în dezvoltarea endometriozei. Conform unor studii, o dietă restricționată în carnea roșie poate reduce riscul de a dezvolta boala. La rândul său, riscul crescut poate fi asociat cu expunerea la anumite substanțe chimice (de exemplu, dioxine nocive pentru oameni).
-
teoria hormonilor
Țesutul endometrial din afara uterului se comportă exact ca țesutul în locul potrivit. Este supus reconstrucției ciclice împreună cu modificări ale concentrației de hormoni sexuali în timpul ciclului menstrual. Se crede că factorii hormonali pot influența atât supraviețuirea celulelor endometriale în locații neobișnuite, cât și capacitatea lor de a crește și de a se înmulți.

Prof. dr hab. n. med. Paweł Blecharz, specialist în oncologie ginecologică de la clinica privată de specialitate SCM din Cracovia (www.scmkrakow.pl). Ea se ocupă cu diagnosticarea și tratamentul chirurgical al neoplasmelor genitale feminine și efectuarea chimioterapiei la pacienții cu aceste neoplasme.
Diagnostic dificil
Detectarea endometriozei nu este întotdeauna ușoară, deoarece adesea rezultatele ultrasunete și chiar RMN nu sunt clare. Prin urmare, diagnosticul acestei boli este o combinație a unui interviu cu pacientul, examen clinic și examen imagistic. Dacă boala este încă incertă, se efectuează teste de biomarker seric.
Markerul Ca125 poate fi crescut în cazul endometriozei și cancerului ovarian. Interpretarea corectă a acestuia va face diagnosticul mai precis. Ultima examinare combinată cu procedura care permite evaluarea finală a ceea ce se întâmplă în pelvis este laparoscopia.
În cazuri mai dubioase, este posibil să se ia în considerare diagnosticul prin terapie, adică introducerea tratamentului hormonal, chiar dacă diagnosticul nu este sigur. Adesea, se obține o îmbunătățire a stării pacientului, deoarece durerea este redusă. Acest lucru poate indica faptul că avem de-a face cu un tip de endometrioză care a fost dificil de diagnosticat.
Această metodă funcționează bine pentru femeile care nu pot vedea justificarea intervenției chirurgicale. Situația optimă este atunci când examenul histopatologic (adică examinarea materialului chirurgical al chistului sau al unui specimen) confirmă boala. Cu toate acestea, uneori, chiar și atunci, prezența țesutului endometrial nu poate fi determinată definitiv. Apoi, diagnosticul final se face pe baza imaginii intraoperatorii în laparoscopie, care este destul de lipsită de ambiguitate pentru un operator cu experiență.
Tipuri de endometrioză; etapele bolii
Diferite sisteme de clasificare sunt utilizate pentru a descrie endometrioza, de exemplu pe baza localizării sau severității leziunilor. Divizia de bază include trei tipuri de endometrioză:
-
endometrioza peritoneală
În forma peritoneală, focarele de endometrioză sunt atașate la suprafața peritoneului, membrana subțire care înconjoară organele abdominale și pelvine.
-
endometrioză ovariană
Endometrioza ovariană ia cel mai adesea forma chisturilor endometriale. Celulele endometriale implantate în ovar cresc și provoacă sângerări locale lunare, formând astfel chisturi. Datorită aspectului caracteristic al conținutului lor, acestea se numesc chisturi de ciocolată. Chisturile endometriale sunt localizate cel mai adesea în ovare, deși pot apărea și în alte părți ale pelvisului sau cavității abdominale.
-
endometrioza profund infiltrată
Ultimul tip de endometrioză se infiltrează profund. În această variantă, țesutul endometrial prezintă activitate proliferativă ridicată, trece prin peritoneu și se infiltrează la mai mult de 5 mm dincolo de suprafața sa. Infiltratul poate include organele din jur: vezica urinară, uretere, rect și alte părți ale intestinului.
Pentru a standardiza metoda de descriere a progresului bolii, a fost introdusă clasificarea ASRM (Societatea Americană de Medicină a Reproducerii). Este o scară în patru pași, bazată pe numărul, tipul și dimensiunea leziunilor endometriotice, infiltrarea țesuturilor adiacente și prezența leziunilor suplimentare (de exemplu, aderențe).
Etape de endometrioză în funcție de scorul ASRM
- stadiul I (minim) - sunt vizibile modificări ușoare (mai puțin de 5 mm), iar în trompele uterine și ovare există aderențe non-vascularizate și hife libere ale trompelor uterine
- stadiul II (ușor) - modificările ovarelor au un diametru mai mare de 5 mm, aderențele apar deja între ligamentele largi și ovare, iar în trompele uterine și ovare; focarele endometriozei se observă și în cavitatea recto-uterină, apar chisturi endometriale (ciocolată)
- stadiul III (moderat) - ligamentele largi (sacro-uterine) sunt în aderențe cu ovarele sau trompele uterine, aderențele apar și în hifele trompelor uterine, iar în aderențele ovarelor există focare de endometrioză, în cavitatea recto-uterină
- stadiul IV (sever) - uterul este imobil, atașat în retroflexie și atașat la intestine sau deplasat înapoi. Intestinele sunt în aderențe cu peritoneul cavității recto-uterine, ligamentele recto-uterine sau endometrul; focarele de endometrioză apar în vezică, apendice, vagin, col uterin
În mod interesant, clasificarea de mai sus evaluează doar avansarea schimbărilor în contextul descrierii lor externe. Cu toate acestea, nu se traduce prin gradul de simptome experimentate de pacienți.
Endometrioza din stadiul 1 poate provoca dureri foarte intense, dar se întâmplă ca o boală foarte avansată conform acestei scări să nu prezinte niciun simptom. Stadiul avansării, de asemenea, nu se corelează cu riscul de a dezvolta alte complicații ale bolii, cum ar fi, de exemplu, infertilitatea.
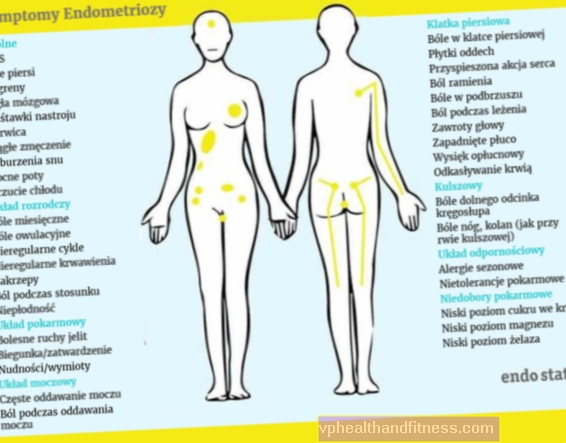
Simptomele endometriozei
Unul dintre cele mai vechi și mai frecvente simptome ale endometriozei este durerea în bazin. De obicei, acesta este motivul pentru care pacientul vizitează un medic. Durerea apare mai ales în timpul menstruației, dar poate însoți și relațiile sexuale (acest simptom se numește dispareunie), urinarea sau scaunul. Durerea de cea mai mare intensitate apare în cursul endometriozei care se infiltrează profund.
Focarele de endometrioză în apropierea vezicii urinare sau a intestinelor pot sugera în mod greșit boli ale sistemului urinar sau digestiv. De asemenea, se întâmplă ca durerile cauzate de endometrioză să radieze în zona coloanei vertebrale.
Durerea este rezultatul atât al sângerării lunare din focarele endometriozei, cât și al inflamației cauzate de acestea.
Reacția inflamatorie, pe de altă parte, duce la formarea de cicatrici și aderențe, care pot agrava și mai mult durerea. Un mecanism suplimentar al formării sale este compresia directă a nervilor de către implanturile endometriale.
Un alt grup de tulburări cauzate de endometrioză sunt modificările în cursul ciclului menstrual și problemele cu fertilitatea. Uneori sunt singurul simptom al bolii.
Se crede că endometrioza duce la infertilitate în mai multe moduri diferite.
În primul rând, prezența leziunilor endometriotice în trompele uterine le poate obstrucționa și astfel poate preveni fertilizarea. La fel, fertilitatea este limitată de aderențele cauzate de boli.
În al doilea rând, endometrioza localizată în ovare perturbă buna lor funcționare și afectează procesul de ovulație.
În al treilea rând, endometrul în locații greșite poate determina sistemul imunitar să „respingă” acel țesut. Astfel de tulburări imunologice pot duce la probleme cu implantarea embrionului în peretele uterin, precum și la o frecvență crescută a avorturilor spontane. Se estimează că endometrioza apare la 35-50% dintre pacienții care au probleme cu rămâne gravidă.

Diagnosticul endometriozei
Diagnosticul endometriozei începe cu colectarea unui istoric detaliat. Simpla descriere a afecțiunilor și simptomelor experimentate de pacient poate duce la suspiciunea medicului către această afecțiune.
Apoi se efectuează un examen ginecologic. În timpul examinării cu utilizarea speculelor, focarele endometriozei pot fi vizualizate, de exemplu în peretele vaginal.
Pe de altă parte, palparea (prin atingere) poate dezvălui durere a organului de reproducere, bulgări anormale, bulgări și leziuni în concordanță cu chisturile endometriale. Prezența acestora din urmă poate fi confirmată și prin studii imagistice (ultrasunete transvaginale sau, mai rar, prin rezonanță magnetică).
În cazul suspiciunii de endometrioză profund infiltrată localizată în vecinătatea intestinului gros, se poate efectua suplimentar ultrasunete transrectale.
Laparoscopia exploratorie este cu siguranță cea mai bună și mai precisă metodă de diagnostic al endometriozei. Instrumentele speciale sunt introduse prin peretele abdominal, împreună cu o cameră în miniatură, care permite o inspecție amănunțită și evaluarea focarelor de boală.
Laparoscopia vă permite, de asemenea, să faceți biopsii, care sunt apoi supuse unei analize microscopice pentru a confirma diagnosticul. De asemenea, este posibil să se utilizeze metode chirurgicale de tratare a endometriozei în timpul procedurii.
Tratamentul endometriozei
Deoarece mecanismele prin care se dezvoltă endometrioza rămân neclare, tratamentul cauzal al bolii este încă indisponibil.
Prin urmare, terapia vizează atenuarea efectelor și simptomelor sale.
Prioritățile tratamentului sunt:
- inhibarea sau îndepărtarea focarelor de boală
- eliminarea durerii
- refacerea fertilității
Există două căi terapeutice primare: farmacologică și operativă. Ambele metode sunt adesea utilizate împreună pentru a crește efectele tratamentului.
-
tratament farmacologic
Cele mai importante grupe de medicamente utilizate în endometrioză sunt analgezicele, medicamentele antiinflamatoare și preparatele hormonale. Acestea din urmă sunt concepute pentru a suprima menstruația și / sau pentru a reduce concentrația de estrogeni din organism. În acest fel, efectul lor stimulator asupra endometrului este limitat, ceea ce contribuie la dispariția focarelor de endometrioză.
Acest efect poate fi atins în diferite moduri: prin suprimarea funcției ovariene (de obicei, cu pilule contraceptive combinate), creșterea efectului progesteronului (care este antiestrogen) sau prin inhibarea directă a formării de estrogeni.
Medicamentele hormonale sunt de obicei terapie de primă linie. Dacă este ineficient, poate fi necesară o intervenție chirurgicală.
Cu toate acestea, terapia hormonală nu este utilizată la pacienții care au probleme cu rămâne gravidă. Tratamentul infertilității legate de endometrioză este cel mai adesea chirurgical (vezi mai jos). Dacă nu este eficientă, pot fi necesare tehnici de reproducere asistată (cum ar fi fertilizarea in vitro).
-
interventie chirurgicala
Tipul și scopul intervenției chirurgicale depind de amploarea modificărilor, precum și de vârsta și așteptările pacienților.
În cazul femeilor care planifică o sarcină, cel mai important aspect este păstrarea fertilității lor. Tratamentele sunt apoi mai puțin radicale - focarele endometriozei sunt îndepărtate în așa fel încât să se reducă la minimum deteriorarea ovarelor și a altor organe ale sistemului reproductiv. În timpul operației, aderențele sunt, de asemenea, eliberate pentru a restabili anatomia normală a organului de reproducere.
În zilele noastre, majoritatea procedurilor se efectuează folosind metoda laparoscopică. Este o procedură mai puțin invazivă în comparație cu operațiile care implică deschiderea peretelui abdominal. Laparoscopia presupune inserarea unui endoscop și a altor instrumente speciale în cavitatea abdominală prin mici incizii.
Procedurile efectuate la pacienții care nu planifică sarcina pot fi mai radicale. Acestea implică îndepărtarea bilaterală a ovarelor, uneori cu îndepărtarea uterului (histerectomie).
- Viața după îndepărtarea ovarelor și a uterului
O intervenție chirurgicală mai extinsă poate fi necesară și la pacienții cu o formă de endometrioză care se infiltrează profund. Excizia focarelor bolii poate necesita îndepărtarea fragmentelor altor organe, de exemplu, peretele vezicii urinare sau o secțiune a intestinului gros.
Indiferent de metoda de tratament aleasă, trebuie să fim conștienți de faptul că endometrioza este o boală cronică - în ciuda eficacității inițiale a terapiei, simptomele pot reapărea. Cu cât îndepărtarea completă a leziunilor bolii în timpul intervenției chirurgicale, cu atât este mai mare șansa de îmbunătățire pe termen lung.
Tratamentul hormonal ajută, de obicei, la controlul durerii, dar de obicei trebuie utilizat cronic - încercările de retragere sunt adesea asociate cu recidiva simptomelor deranjante.
Până când nu se cunosc cauzele exacte ale endometriozei, nu va fi posibilă contracararea mecanismelor care stau la baza bolii.
Potrivit unui expert

Metode chirurgicale
Alegerea metodei de combatere a endometriozei depinde de mai mulți factori: tipul și severitatea bolii și efectele așteptate de pacient.
Calea terapeutică a endometriozei dureroase depinde de forma sa. Chisturile endometriale ovariene mai mari de 4 cm sunt de obicei îndepărtate chirurgical. Metoda de alegere este enucleația lor prin metoda minim invazivă în timpul laparoscopiei, deoarece această problemă afectează de obicei femeile tinere.
Această tehnică vă permite să mențineți sau să sporiți fertilitatea, oferind în același timp un efect cosmetic bun. Laparoscopia are, de asemenea, avantajul față de procedurile de metodă deschisă, că provoacă formarea aderențelor postoperatorii într-o măsură mult mai mică. Și acestea pot afecta chiar fertilitatea unei femei și pot provoca durere, așa că oportunitățile pentru acestea ar trebui evitate.
În cazul endometriozei focare pe peritoneu, adică implanturi inflamatorii mici, se folosesc tehnici de distrugere selectivă. Puteți efectua aceste proceduri cu ajutorul curentului electric sau într-un mod mai avansat - argon sau plasmă. Aceste două metode necesită echipamente mai avansate, dar sunt utilizate și pe piața medicală de astăzi. Permit destul de superficial, fără a deteriora structurile mai profunde, arde focare mici, eliminând sursa durerii.
O problemă mai mare este eliminarea stadiului avansat al bolii, adică endometrioza profund infiltrată. Eliminarea unor astfel de modificări este mult mai dificilă, deoarece este adesea asociată cu proceduri chirurgicale foarte extinse. Datorită localizării endometriozei profund infiltrante în planșeul pelvin, aceasta necesită adesea rezecția unei părți a intestinului.
O astfel de procedură este asociată cu riscul de complicații grave, inclusiv scurgerea anastomozei intestinale, care la rândul său poate provoca peritonită. Acest lucru necesită reoperare și, de obicei, o stomă. Prin urmare, femeile al căror simptom al endometriozei este doar durerea sau care urmează un tratament pentru infertilitate ar trebui să ia în considerare cu atenție decizia cu privire la o astfel de procedură. Consecințele după operație sunt uneori mult mai grave decât simptomele bolii în sine. Atunci merită luate în considerare alte metode conservatoare de tratament.
Prof. dr hab. n. med. Paweł Blecharz, specialist în oncologie ginecologică de la clinica privată de specialitate SCM din Cracovia (www.scmkrakow.pl). Ea se ocupă cu diagnosticarea și tratamentul chirurgical al neoplasmelor genitale feminine și efectuarea chimioterapiei la pacienții cu aceste neoplasme.
Merită știutEste cancerul endometriozei? Fapte și mituri despre endometrioză
După cum s-a menționat mai sus, implanturile de mucoasă se comportă similar cu mucoasa din care s-au desprins. Similar, dar nu identic. Pur și simplu, sub influența modificărilor hormonale din timpul ciclului, celulele din implanturi, cum ar fi celulele endometriale, cresc și apoi se desprind în timpul menstruației. Exfolierea este însoțită de sângerări ușoare. Înseamnă că în fiecare lună, în afară de menstruație, există și un fel de „menstruație” paralelă, dar în afara cavității uterine. Deoarece sângele din aceste implanturi nu are ieșire naturală, formează aderențe care continuă să crească odată cu menstruația ulterioară.
Endometrioza nu este cancer. Celulele implantului au unele caracteristici ale cancerului - provoacă inflamații locale. Sistemul imunitar ar trebui să le anihileze, dar nu le poate face față mai mult decât poate face celulele canceroase. În timp, implanturile se transformă în tumori care produc, la fel ca tumorile, o rețea de vase de sânge prin care se hrănesc. Deși există mai multe analogii, această boală nu este cancerul.
Articol recomandat:
Si tu? Cât știi despre endometrioză? Descoperiți poveștile EndoWomen!Bibliografie:
- „Ginecologie și obstetrică” T.1 și 2, Grzegorz Bręborowicz, Editura PZWL Medical, ediția a II-a, Varșovia 2017
- "Ginecologie" Vol. 1 și 2., Zbigniew Słomko, PZWL Wydawnictwo Lekarskie, Varșovia 2008
- Poziția echipei de experți PTG în diagnosticul și tratamentul endometriozei. Ginekol Pol. 2012, 83, 871-876, acces on-line
- „Endometrioza este încă o provocare” C. Mehedintu, M.N. Plotogea, S. Ionescu, M. Antonovici, J Med Life. 15 septembrie 2014; 7 (3): 349-357., Acces on-line
- "Endometrioză: unde suntem și încotro mergem?" Greene, A., Lang, S., Kendziorski, J., Sroga-Rios, J., Herzog, T. și Burns, K. (2016). Reproducere, 152 (3), R63-R78., Acces on-line

Citiți mai multe articole ale acestui autor