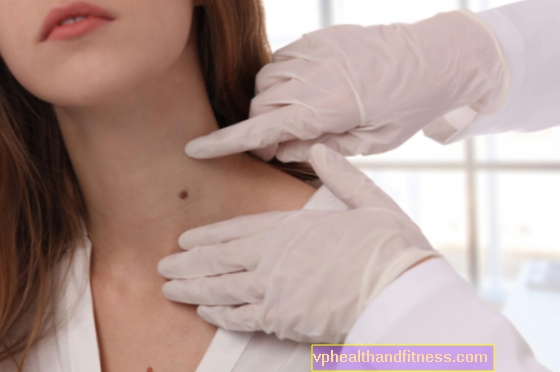
Dermatoscopia este examinarea alunițelor (inclusiv a alunițelor pigmentate, adică a alunițelor) sub mărire, folosind echipamente speciale - un dermatoscop. Examinarea dermatoscopului este nedureroasă și durează doar câteva minute și poate detecta melanomul, adică cancerul de piele, într-un stadiu incipient de dezvoltare. Verificați când trebuie efectuată dermatoxopia și cum arată testul.
Dermatoscopia (sau dermoscopia) este examinarea nevilor pigmentați (aluniți) și nepigmentați sub mărire (de aproximativ zece ori), folosind echipamente speciale - un dermatoscop. Examinarea dermatoscopului este nedureroasă și durează doar câteva minute și poate detecta melanomul (cancer de piele) într-un stadiu incipient, când poate fi încă vindecat complet.
Ascultați când se datorează dermatoscopia și cum arată examinarea. Acesta este material din ciclul BINE ASCULTARE. Podcast-uri cu sfaturi.Pentru a vizualiza acest videoclip, activați JavaScript și luați în considerare actualizarea la un browser web care acceptă videoclipuri
Citiți și: Alunițe: faceți alunițe și leziuni ale pielii verificate de un dermatolog după vacanță
Dermatoscopie: indicații
Ar trebui să fie supus unui examen dermatoscopic în fiecare an, de preferință în perioada de toamnă sau iarnă. Persoanele cu risc crescut de a dezvolta melanom cutanat trebuie să fie supuse examinării de două ori pe an și de fiecare dată în cazul unei leziuni perturbatoare. Acest grup include persoane care:
Ar trebui să fie supus unui examen dermatoscop în fiecare an.
- au un fenotip cutanat de tip I sau II, care se bronzează foarte puțin sau deloc
- au pistrui sau alunițe cu aspect diferit (dimensiune, formă, culoare), în special mari, de formă neregulată sau colorate inegal
- ați suferit de arsuri solare în copilărie sau ați avut contact frecvent cu soare puternic în copilărie sau adolescență
- au în familie persoane care au contractat cancer de piele
Alte indicații pentru examinarea dermatoscopului sunt:
- hemangioame
- schimbări de tip cilindru
- keratoza seboreică
- modificări ale dermatofibromului (histiocitom),
- scabie
- negi
- vizualizarea arborelui părului sau evaluarea patului vascular al pliului unghiilor în bolile de colagen
Cum să recunoaștem melanomul?
ImportantModificări care provoacă anxietate sau când trebuie să consultați un medic cât mai curând posibil?
Persoanele care au observat că semnele lor de naștere tocmai au apărut, cresc rapid, sunt solzoase, mâncărime, sângerează, au margini neregulate, culoare neuniformă și se schimbă rapid, ar trebui să contacteze un dermatolog pentru examinarea dermatoscopului cât mai curând posibil. Alte simptome care ar trebui să fie alarmante includ excesul de la aluniță, roșeața în jurul aluniței, umflarea și durerea.
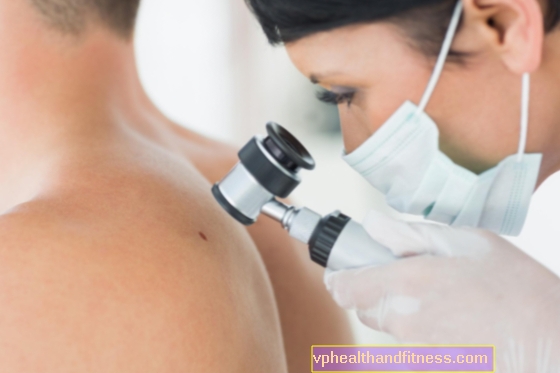
Dermatoscopie - cum arată examenul?
Primul pas în diagnosticul melanoamelor este colectarea unui istoric atent. Medicul îl întreabă pe pacient dacă vreo aluniță îi provoacă îngrijorare și de ce (de exemplu, leziunea a crescut rapid, s-a schimbat culoarea etc.) și dacă pacientul prezintă un risc crescut de a dezvolta melanoame ale pielii (de exemplu, arsuri solare, șezlonguri, melanoame). în familie).
Scopul dermoscopiei este de a distinge leziunile maligne de cele benigne, pentru a determina dacă leziunea evaluată necesită sau nu rezecție chirurgicală.
Apoi, medicul se uită la alunițe cu un dispozitiv special - un dermatoscop - care seamănă cu o lanternă cu o lupă. Are o mărire de mai multe sau de mai multe ori, iar iluminarea laterală încorporată (iluminarea suprafeței vizualizate) permite obținerea unei „imagini tridimensionale” a pielii (dezvăluie structurile mai profunde ale leziunii observate).
Fiecare pacient trebuie examinat din cap până în picioare. O astfel de evaluare atentă a pielii ajută la evitarea cu vederea a modificărilor care pot fi melanom precoce sau carcinom bazocelular. Medicul ar trebui să acorde o atenție deosebită axilelor, zonelor inghinale, spațiilor interdigitale, mâinilor, picioarelor, unghiilor, zonelor intime și a scalpului (așa-numitele zone greu accesibile pentru autoexaminare).
Cum funcționează un dermatoscop? Explica medicul dermatolog Łukasz Preibisz
Sursa: x-news.pl/Dzień Dobry TVN
Foto- și videodermatoscopie
Examinarea leziunilor cutanate poate fi efectuată și cu utilizarea dermatoscopelor digitale moderne: foto- sau video-dermatoscop. Fotodermatoscopul este o combinație între un dermatoscop cu o cameră și un computer special cu un monitor. Fotografia semnului de naștere este trimisă unui computer, datorită căruia medicul are ocazia să vizualizeze cu atenție leziunea cutanată la rezoluție înaltă pe un ecran mare. Fotografiile sunt salvate pe hard disk, ceea ce permite o urmărire detaliată a evoluției modificării în cazul vizitelor ulterioare.
La rândul său, un video dermatoscop (dermatoscop digital) este un dispozitiv format dintr-un cap echipat cu o cameră și un computer special cu monitor. În timpul examinării, medicul plasează un cap pe zona evaluată, iar camera transmite imaginea electronică a leziunii cutanate către computer. Software-ul videodermoscopului analizează apoi schimbarea și calculează, de asemenea, un scor mediu de probabilitate a cancerului. Într-un cuvânt - programul vă spune dacă avem de-a face cu un nev pigmentar tipic sau deja cu melanom cutanat. Datorită funcției de arhivare, se poate evalua dacă marca pigmentată s-a schimbat în perioada dintre examinări.
Dermatoscopie - interpretarea rezultatelor testelor
Au fost dezvoltate mai multe scheme pentru evaluarea dermoscopică a leziunilor pigmentare ale pielii - ABCD (E), scară în 7 puncte Glasgow, listă de verificare în trei puncte și analiză a modelelor¹.
Cele mai frecvente criterii pentru ABCD (E) sunt:
- A - asimetria leziunii, de exemplu, o marcă pigmentată „care se revarsă” pe o parte sau prezintă o distribuție asimetrică față de fiecare axă
- B - margine neuniformă, neregulată, zimțată, cu îngroșări, indentări sau proeminențe
- C - culoare neuniformă a mărcii de la maro deschis la negru și oțel cu distribuție neuniformă a colorantului
- D - diametru peste 6 mm
- E - evoluție în timp, adică schimbări progresive care apar în semnul nașterii în timp ce este prezentă pe pielea noastră, dinamică vizibilă a schimbărilor
Scara Glasgow în 7 puncte are următoarele caracteristici:
1 - mărirea leziunii
2 - schimbarea formei
3 - schimbarea culorii
4 - prezența inflamației
5 - prezența excesivă, sângerare din leziune sau crustă vizibilă
6 - tulburări senzoriale (de exemplu mâncărime și hiperestezie)
7 - dimensiune peste 7 mm
Aceste scale sunt utilizate în prezent în principal în scopuri didactice, deoarece permit identificarea unei proporții semnificative de melanoame avansate. Cu toate acestea, niciunul dintre ei nu poate servi ca instrument de diagnostic (screening) în practică .³
Esența scalei în trei puncte este evaluarea a trei parametri ai leziunii pigmentate:
1 - asimetria culorilor și structurilor
2 - plasă colorantă atipică
3 - prezența structurilor de oțel-albastru
Găsirea a 2 din 3 caracteristici crește probabilitatea ca o leziune să fie diagnosticată ca fiind malignă
Analiza tiparului - care este cel mai precis tipar - permite distincția între modificările melanocitice și cele non-melanocitice prin analizarea tiparului schimbării într-un aspect general (global) și apoi definirea naturii leziunii folosind caracteristici locale în comparație cu alfabetul dermoscopiei. În diagnosticul global, se disting 10 modele de bază ale modificărilor: model reticular, model globular, model de pavaj, model omogen, model de explozie stelară, model paralel, model multicomponent, model sinusal, model nespecific, model nodular. Pe de altă parte, în diagnosticul local, sunt evaluate elementele structurale ale leziunii pigmentate, cum ar fi: plasă, pseudo-plasă, puncte și corpuri grupate, dungi ramificate, pseudopodie, simptom de văl, decolorare, decolorare, simptom de regresie, structuri vasculare, sinusuri roșu-violet.
Dermatologul Anita Tarajkowska-Olejnik - raportăm nu numai modificări ale tipului de semne de naștere
Sursa: x-news.pl/Dzień Dobry TVN
ImportantSensibilitatea dermatoscopiei este estimată la 95%, dar nu ar trebui să fie singura metodă de diagnostic în diagnosticul melanomului, ci un test suplimentar pentru un studiu clinic, întrucât numai combinația ambelor metode crește semnificativ detectarea melanomului „subțire” timpuriu. Dermatoscopia poate duce la un număr excesiv de diagnostice atât fals pozitive, cât și false negative. Leziunile dermoscopice benigne pot fi clasificate drept „suspecte” sau maligne pentru îndepărtarea chirurgicală și invers .²
Articol recomandat:
Sunteți expus riscului de raci (cancer de piele)?Bibliografie:
1. Woźniak W., Wawrzynkiewicz M., Wojas-Pelc A., Rolul dermoscopiei în evaluarea modificărilor melanocitice acrale, "Przegląd Dermatologiczny" 2012, Nr. 99
2. Alekseenko A., Duliban M., Lazar K., Dermoscopy in practice, "Medycyna Rodzinna" 2009, No. 3
3. Melanomul pielii. Recomandări pentru tratamentul diagnostic și terapeutic în neoplasmele maligne - 2013, sub editat de Rutkowski P., Wysocki P

.jpg)



---marker-nowotworowy.jpg)

---przyczyny-objawy-i-leczenie.jpg)











---przyczyny.jpg)